Por: Julien Chongwang and Daniela Hirschfeld
Enviar a un amigo
Los detalles proporcionados en esta página no serán usados para enviar correo electrónico no solicitado y no se venderán a terceros. Ver política de privacidad.
Sin embargo, esas tres letras han llegado a significar algo muy diferente en los últimos 35 años. Ahora, las personas pueden vivir con VIH, el conocimiento de la enfermedad ha mejorado sustancialmente y un niño hijo de madre VIH positiva puede nacer libre del virus.
Para el año 2020, la aspiración es que el mundo haya logrado el llamado objetivo 90-90-90 propuesto por ONUSIDA, lo que implica que 90 por ciento de las personas infectadas por el VIH/SIDA conozcan su estado, que 90 por ciento de ellas reciba tratamiento antirretroviral, y que 90 por ciento de quienes estén en tratamiento tengan niveles indetectables del virus en la sangre.
“Desde que el acceso a los retrovirales es universal, el foco en la prevención se perdió, y ahora está solo en la atención”
Felipe Varela Ojeda
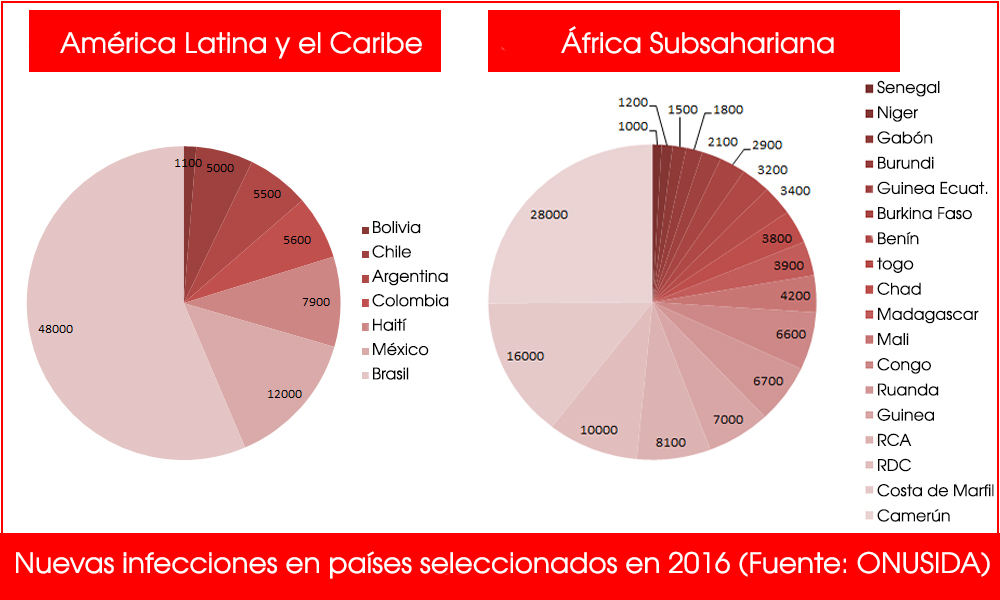
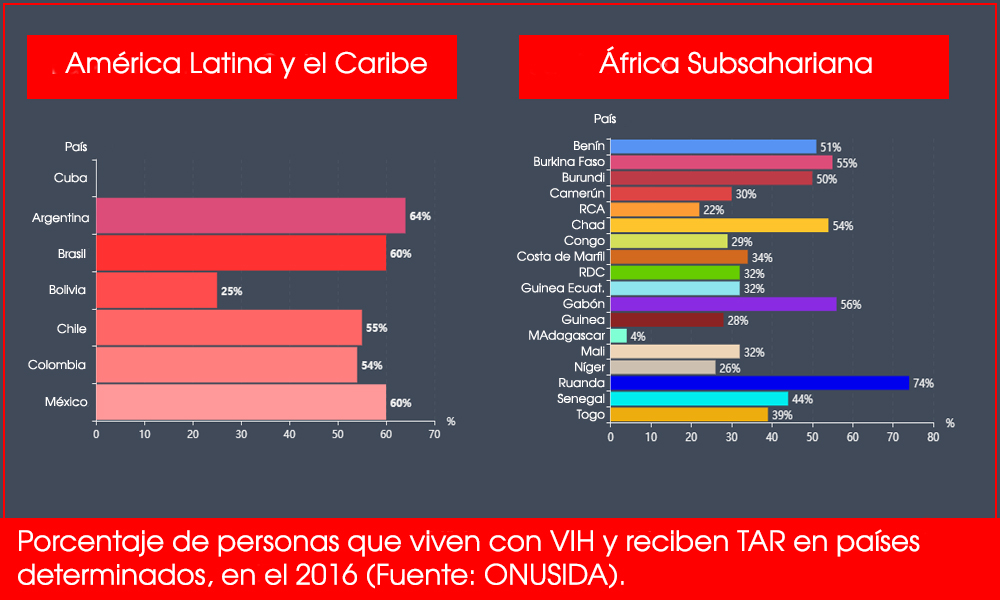
En América Latina y el Caribe, solo cuatro países han logrado al menos uno de los objetivos: Brasil, Chile, Ecuador y Haití. Eso ocurre después de que algunos países de la región avanzaran a pasos agigantados en su lucha contra la enfermedad, en especial Cuba, que se convirtió en 2015 en el primer país del mundo en eliminar la transmisión del VIH de madre a hijo.
Progreso regional
Por ejemplo, la cantidad de personas en tratamiento casi se duplicó en seis años, pasando de 32 por ciento en 2010 a 58 por ciento en 2016. No obstante, la situación no es la misma en toda la región, y hay países como Bolivia, Guatemala, Jamaica, Paraguay, República Dominicana y Surinam que aún intentan superar el tercio de seropositivos en tratamiento.
Asimismo, entre 2000 y 2016, el aumento de la cobertura de tratamiento, también redujo 12 por ciento la mortalidad en América Latina y 45 por ciento en el Caribe.
En los niños (0-14 años) —uno de los grupos más vulnerables—, los esfuerzos en la región ayudaron a bajar las infecciones en 66 por ciento desde 2000, y aumentar de 17 a 53 por ciento la cobertura de tratamiento en esa población.
Estigma como freno
En Togo, por ejemplo, una encuesta del Centro Nacional de Lucha contra el SIDA (CNLS) muestra que la tasa de infección es de casi una de cada cinco personas entre los hombres homosexuales, en comparación con 2,4 por ciento a nivel nacional.


“La discriminación que a menudo sufren estos grupos les impide acceder a las pruebas de detección y el tratamiento antirretroviral”, dijo Claver Dagnra, coordinador de CNLS en Togo, a SciDev.Net.
El problema más serio
Dado al éxito de las terapias existentes, y a medida que aumentó la concientización en todo el mundo, en los últimos años, el enfoque de la gestión contra el VIH/SIDA se ha desplazado hacia la necesidad de que todos los enfermos accedan al tratamiento con medicamentos antirretrovirales a medida. Sin embargo, como resultado, muchos observadores señalan que la prevención debe colocarse una vez más en el corazón de la campaña contra el VIH/SIDA para detener su progreso.
En Colombia, por ejemplo, se estima que el uso de condones en la población general varía entre nueve por ciento en jóvenes en ciertas ciudades medianas, entre 20 y 30 por ciento en hombres y mujeres no infectados, y hasta 96 por ciento en las trabajadoras sexuales seropositivas.
La situación es casi la misma en Brasil, que ha sido líder en la lucha contra la enfermedad y que fue el primer país en desafiar las leyes de patentes que cubren el medicamento antirretroviral AZT, cuando en 2007 el gobierno brasileño suspendió la patente del fármaco efavirenz, lo que permitió al país importar y fabricar un genérico y reducir el costo del tratamiento.
El principal desafío todavía es luchar contra la propagación de la enfermedad en áreas remotas. Allí, la población es más vulnerable, con acceso limitado a los servicios de salud y a la información, menores ingresos, menos educación y menos capacidad de las mujeres para exigir el uso del condón, además de más casos de prostitución infantil.
“Desde que el acceso a los retrovirales es universal, el foco en la prevención se perdió, y ahora está solo en la atención”, dijo a SciDev.Net Felipe Varela Ojeda, investigador del Centro de Análisis e Investigación de Fundar en México.
Y en especial, sobre este aspecto de la concientización, Marcelo Vila, consultor subregional sobre VIH, tuberculosis y hepatitis en Argentina considera que “el mayor desafío aún es el diagnóstico”.
“Muchas personas aún no saben que están infectadas”, dijo a SciDev.Net.