11/10/19
Nueva enfermedad similar a leishmaniasis surge en Brasil

Por: Fabíola Ortiz
Enviar a un amigo
Los detalles proporcionados en esta página no serán usados para enviar correo electrónico no solicitado y no se venderán a terceros. Ver política de privacidad.
Una nueva enfermedad que causa severo daño al hígado, el bazo y la piel fue identificada recientemente por un equipo de investigadores en el noreste de Brasil.
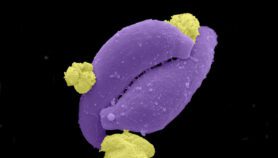
Es causada por un parásito llamado Cridia sergipensis que ha demostrado ser resistente a los tratamientos disponibles y se sospecha que ya ha infectado a más de 150 pacientes y causado dos muertes en Sergipe, localidad de la costa atlántica de la región noreste.
Los síntomas de la enfermedad son similares a los de la Leishmania visceral y cutánea juntas, es decir el parásito ataca la piel y las vísceras de los pacientes. Sin embargo, no responde a los tratamientos convencionales usados contra la leishmaniasis.
La nueva especie ha sido descrita en la revista Emerging Infectious Diseases por investigadores de varias universidades brasileñas en cooperación con el Instituto Nacional de Alergia y Enfermedades Infecciosas de los Estados Unidos.
“Este artículo es la primera descripción de un nuevo tipo de enfermedad parasitaria causada por organismos similares al tripanosoma. Amplía la lista de enfermedades parasitarias en Sudamérica y crea conciencia sobre la importancia de identificar nuevas enfermedades infecciosas”.
Alejandro Ulloa-Morales – Instituto Max Planck de Fisiología Molecular, Alemania
El primer caso fue confirmado en un paciente de 64 años de Sergipe en 2011 que mostraba síntomas similares a la Leishmania de tipo visceral pero que no respondió a la terapia y murió. Actualmente se conocen más de veinte especies de Leishmania clasificadas en tres principales formas de infección: cutánea, mucosa y visceral.
La forma visceral es la más severa de la enfermedad y es fatal si no se trata. En Brasil se presenta el 90 por ciento de casos reportados anualmente en América Latina. Los parásitos de Leishmania se transmiten mediante las picaduras de las hembras infectadas de moscas de la arena.
Dependiendo del tipo de Leishmania, los síntomas aparecen semanas o meses después de la picadura de la mosca de arena y consisten en pérdida de peso, anemia, agrandamiento del hígado y el bazo que puede distender el abdomen, fiebre intermitente, y altos niveles de inmunoglobulina en la sangre.
Roque Pacheco de Almeida, el médico responsable de recibir a los pacientes, relató a SciDev.Net que lo que lo hizo dudar de que el primer caso fuera leishmaniasis de tipo visceral fueron los síntomas, que combinaban lesiones e irritaciones de la piel (pápulas), típicas de la forma cutánea.

Jefe del laboratorio de biología molecular del Hospital Docente de Aracaju, Pacheco dijo que el [primer] paciente resultó resistente al tratamiento. “La biopsia reveló la presencia de macrófagos parásitos (glóbulos blancos grandes que ingieren microorganismos infecciosos). Al principio pensamos que el parásito era resistente. Después de la secuenciación del genoma llegó la sorpresa, se trataba de un nuevo agente”.
“Actualmente tenemos varios pacientes con este parásito y necesitamos comprobar si se trata de una infección aislada o de una coinfección con Leishmania”, confirmó a SciDev.Net João Santana da Silva, profesor principal y especialista del Centro de Investigaciones en Enfermedades Inflamatorias (CRID) de la Universidad de São Paulo, uno de los coautores del estudio.
“Esta es la primera advertencia, aún necesitamos diagnosticar dónde se encuentra este parásito, cuáles son los vectores, cómo se transmite y desarrollar un fármaco efectivo. Este proceso podría tomar varios meses”, admitió Silva.
Por ahora, los pacientes son tratados con la misma terapia usada contra la leishmaniasis: un medicamento llamado antimonio de metilglucamina, utilizado como la primera opción de tratamiento en los tres tipos de leishmaniasis. Otro tratamiento común es el uso de anfotericina B, un antibiótico antifúngico.



Según el microbiólogo Alejandro Ulloa-Morales, del Instituto Max Planck de Fisiología Molecular de Alemania, existe la urgente necesidad de clasificar este nuevo patógeno a nivel de especie.
“Este artículo es la primera descripción de un nuevo tipo de enfermedad parasitaria causada por organismos similares al tripanosoma. Amplía la lista de enfermedades parasitarias en Sudamérica y crea conciencia sobre la importancia de identificar nuevas enfermedades infecciosas”, comentó a SciDev.Net.
A medida que se acentúa la destrucción del Amazonas, nuevas enfermedades exóticas continuarán cambiando de ciclos predominantemente selváticos a ciclos humanos o urbanos. La Organización Mundial de la Salud relaciona la leishmaniasis con los cambios medioambientales como deforestación, construcción de represas y urbanización descontrolada.
“Esto presiona a los sistemas epidemiológicos locales para identificar y clasificar rápidamente cualquier nuevo agente infeccioso, junto con la ejecución de medidas directas de control, como la eliminación de la mosca de arena (Lutzomyia), vector de la leishmaniasis, así como los mosquitos del género Culex”, subraya Ulloa-Morales.
Dependiendo de la región y la especie, los mosquitos Culex pueden transmitir una amplia gama de infecciones por arbovirus, como el virus del Nilo Occidental, la encefalitis japonesa o la encefalitis de San Luis, pero también la filariasis y la malaria aviar. Culex pone sus huevos en una variedad de aguas estancadas.
Las enfermedades tropicales desatendidas son un grupo diverso de enfermedades infecciosas comunes en poblaciones de bajos ingresos en regiones en desarrollo de África, Asia y las Américas, que afectan a más de mil millones de personas y cuestan a las economías en desarrollo miles de millones de dólares cada año.
Las poblaciones que viven en la pobreza, sin adecuado saneamiento y en contacto cercano con vectores infecciosos, animales domésticos y ganado, son las más afectados; en resumen, estas enfermedades afectan principalmente a las sociedades de bajos ingresos.
Precisamente por esta razón, no despiertan el interés de la industria farmacéutica a pesar de que los métodos de tratamiento y diagnóstico requieren más inversión en investigación.
Al igual que Silva, Ulloa-Morales critica que las empresas farmacéuticas hayan frenado los programas de investigación y desarrollo de enfermedades infecciosas. “Esto pone una tremenda presión sobre los investigadores básicos que trabajan en este campo para buscar nuevos enfoques y generar datos piloto originales para las solicitudes de subvención”, enfatizó.
> Enlace al artículo en Emerging Infectious Diseases
El estudio publicado en Emerging Infectious Diseases es financiado por FAPESP, donante de SciDev.Net.