Por: Fabíola Ortiz
Enviar a un amigo
Los detalles proporcionados en esta página no serán usados para enviar correo electrónico no solicitado y no se venderán a terceros. Ver política de privacidad.
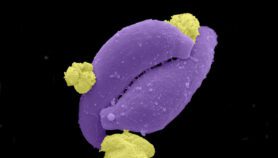
Tras seis años de investigaciones, un grupo de científicos brasileños descubrió que la presencia del virus ARN de la Leishmania en el parásito transmisor de la enfermedad conduce a formas más agresivas de leishmaniasis, un descubrimiento que abre nuevas perspectivas para el desarrollo de terapias, coinciden científicos.
Según el biólogo Dario Zamboni, del Departamento de Biología Celular de la Facultad de Medicina Ribeirão Preto (Universidad de São Paulo), “nuestro estudio demuestra que la presencia del virus aumenta al menos tres veces la posibilidad de la leishmaniasis mucocutánea, que destruye y desfigura el rostro de los pacientes”.
Zamboni, que dirigió el equipo que hizo el descubrimiento, dijo a SciDev.Net que si bien ya se sabía que algunas especies de Leishmania están infectadas de forma variable por el virus ARN (o LRV) y que su presencia se asocia con una mayor severidad de la enfermedad y la aparición de su forma mucocutánea, “no sabíamos cómo podía evolucionar a formas más graves de la enfermedad”.
Los científicos descubrieron que la exacerbación de la enfermedad debido al LRV depende de la activación de diferentes moléculas, particularmente la TLR3, dentro de los macrófagos (glóbulos blancos que son los principales infectados con la Leishmania).
“Al descubrir las moléculas del sistema inmunológico con las que interactúa el virus y que pueden ‘silenciar’ los mecanismos microbicidas de nuestras células, identificamos también varias moléculas que en el futuro podrían ser atacadas por medicamentos”.
Dario Zamboni – Facultad de Medicina Ribeirão Preto, Universidad de São Paulo.
También identificaron que esto culmina con la inhibición de otra molécula clave para el control de parásitos, la NLRP3. Y al limitarla, el LRV puede "eludir" al sistema inmunológico y facilitar la supervivencia y multiplicación de parásitos, desencadenando así la forma monocutánea.
La leishmaniasis mucocutánea desfigura el rostro de los pacientes afectados, al diseminarse por las mucosas de la nariz, boca y garganta, y eventualmente puede causar la muerte por infección secundaria. Más del 90 por ciento de casos de esta forma de la enfermedad se presentan en Brasil, Bolivia, Etiopía y Perú.
Considerada como una de las enfermedades desatendidas, la leishmaniasis es endémica en 98 países, y causa 70.000 muertes anuales según la Organización Mundial de la Salud (OMS). Se presenta en tres formas: visceral (la forma más grave de la enfermedad, también conocida como kala-azar), cutánea (la más común) y mucocutánea.
Es causada por parásitos del género Leishmania y se transmite por la moderdura de la hembra infectada de la mosca de la arena, un diminuto (2 -3 mm) insecto vector, que inocula a humanos o animales con el parásito.
Según la OMS, la pobreza aumenta el riesgo de la enfermedad. Las condiciones deficientes de vivienda y sanidad doméstica (como la falta de disposición de excretas o las alcantarillas abiertas) incrementan la reproducción y actividad de la mosca de la arena, que siente atracción por las viviendas hacinadas porque le proporcionan una buena fuente de sangre para su alimentación.

La investigación, cuyos resultados fueron publicados en Nature Communications, fue realizada con cultivo celular in vitro y en ratones silvestres y modificados genéticamente. Luego se validó con material clínico de 49 pacientes del estado brasileño de Rondonia, donde la leishmaniasis cutánea y la mucocutánea, son endémicas.
Zamboni explicó que los hallazgos sugieren que varias moléculas de nuestro sistema inmunológico permitirían el desarrollo de fármacos.
“Al descubrir las moléculas del sistema inmunológico con las que interactúa el virus y que pueden ‘silenciar’ los mecanismos microbicidas de nuestras células, identificamos también varias moléculas que en el futuro podrían ser atacadas por medicamentos. Nuevos fármacos que se combinen con los que ya están en uso pueden fomentar la curación del paciente o impedir que la enfermedad se desarrolle como leishmaniasis mucocutánea”, explicó.
Para Lilian Cantanhêde, investigadora posdoctoral del Laboratorio de Investigación de Leishmaniasis del Instituto Oswaldo Cruz (Fiocruz), es importante entender de qué manera el virus de la leishmaniasis, conocido popularmente como “lesión irritada”, actúa sobre el cuerpo humano en las áreas endémicas.
Durante su investigación doctoral, estuvo a cargo del Laboratorio de Genética de Fiocruz en Rondonia, el mismo estado donde se usó la muestra clínica de los pacientes para la investigación del equipo de Zamboni. Y desde 2011, Cantanhêde participa en la investigación del diagnóstico molecular y detección del virus de la Leishmania.
Las medicinas usadas para tratar la leishmaniasis son antimoniales pentavalentes y anfotericina B. Los antimoniales pueden causar varios efectos colaterales en los pacientes, lo que disminuye la adherencia al tratamiento.
Por su parte, Ricardo de Godoi, otro investigador de Fiocruz, añade que estos descubrimientos se pueden usar tanto para encontrar nuevas alternativas terapéuticas, como para “identificar clínicamente a los pacientes que tienen más posibilidades de desarrollar la forma mucosa de la enfermedad, a través de un seguimiento clínico más eficiente”.
Agregó que actualmente hace falta el “reconocimiento de la enfermedad”, de su impacto social, del daño que se causa a los pacientes y la urgencia de desarrollar nuevas terapias. “En ese sentido, trabajos científicos como este contribuyen a abordar más investigaciones centradas en el tratamiento“, afirmó.
> Enlace al artículo en Nature Communication.
La investigación publicada en Nature Communications fue financiada por FAPESP, donante de SciDev.Net.