Por: Washington Castilhos
Enviar a un amigo
Los detalles proporcionados en esta página no serán usados para enviar correo electrónico no solicitado y no se venderán a terceros. Ver política de privacidad.
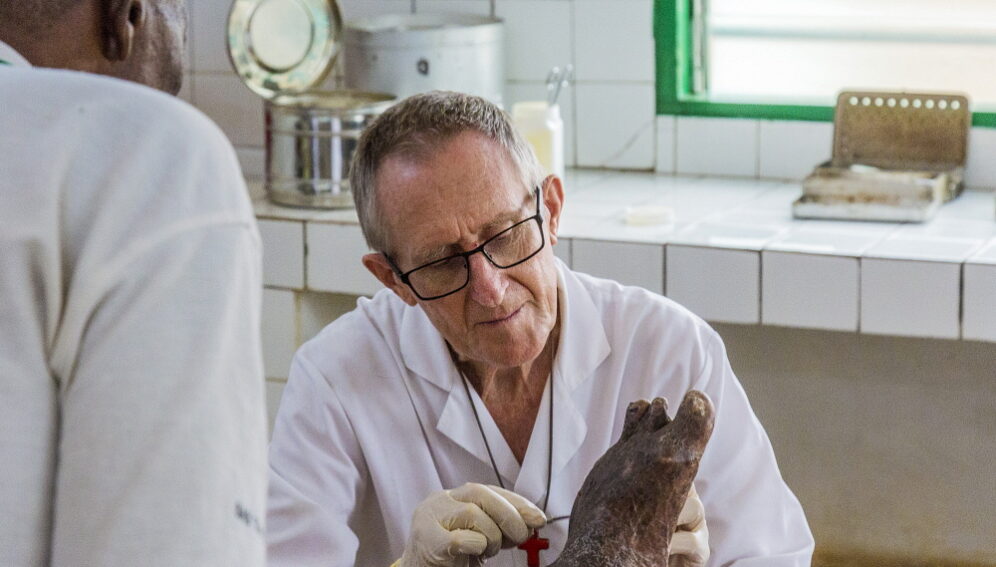
La bacteria M. leprae (o bacilo de Hansen), causante de la lepra, desarrolla resistencia a los antibióticos al sufrir una gran cantidad de mutaciones genéticas aleatorias.
El descubrimiento será de gran ayuda para comprender cómo funciona la resistencia de Mycobacterium leprae a ciertos medicamentos y en el futuro facilitará un control más eficiente de la resistencia medicamentosa.
Cada año se detectan 200,000 nuevos casos de lepra, principalmente en los países en desarrollo. India representa el 60 por ciento, seguido de Brasil (14 por ciento) e Indonesia (8 por ciento). De otro lado, la resistencia a los antimicrobianos se ha convertido en una preocupación mundial. En 2016, la Asamblea General de las Naciones Unidas se comprometió a tomar medidas para contrarrestar la amenaza de los microorganismos resistentes a los medicamentos, un problema que afecta anualmente a 700,000 personas. Para 2050 ese número podría llegar a 10 millones.
"La mayoría de antibióticos altera una proteína específica del patógeno. Si esa proteína cambia en el lugar correcto a través de una mutación específica en el genoma, puede volverse resistente al antibiótico. Con algunos antibióticos sabemos exactamente a qué proteínas se dirigen, y qué mutaciones dan lugar a la resistencia a los medicamentos, pero para otros, como la clofazimina, el fármaco contra la lepra, no es así", explica Andrej Benjak, de la Ecole Polytechnique Federale de Lausanne, Suiza, y autor principal del estudio publicado en la revista Nature Communications.
“Conocer la población de cepas que circulan en un área en particular puede ayudar a comprender la epidemiología de la enfermedad. Por ejemplo, ¿qué tan rápido se propaga una cepa en particular en un área urbana? ¿Algunas cepas son más virulentas que otras?”
Andrej Benjak. Ecole Polytechnique Federale, Suiza
"Es importante poder detectar la resistencia a los medicamentos antes y / o durante el tratamiento, para poder cambiar a medicamentos alternativos. También es importante monitorear de manera eficiente la aparición y propagación de la resistencia a los medicamentos en áreas endémicas", dice el coautor Milton Ozório Moraes del Instituto Oswaldo Cruz en Brasil.
La evidencia osteológica más temprana de la lepra data de alrededor del 300 aC. Pese a su larga historia, poco se sabe sobre los mecanismos de M. leprae, cómo interactúa el patógeno con el huésped, cómo reacciona a la terapia multimedicamentosa —que consiste en rifampicina, dapsona y clofazimina— recomendada por la Organización Mundial de la Salud, y el papel de la bacteria en la resistencia a los antibióticos.
Como M. leprae no se puede cultivar en el laboratorio, los investigadores —mediante biopsias cutáneas— extrajeron secuencias de su genoma directamente del ADN de 154 pacientes de 25 países: 11 de Europa, 28 de Asia, 72 de África y 43 de las Américas.
Una vez aislado, se secuenció el ADN microbiano y se compararon las cepas, encontrándose ocho variedades que contenían grandes cantidades de genes mutados.
Hasta la fecha se han identificado cuatro tipos de M. leprae: el tipo 1 se encuentra en cepas de M. leprae de Asia, la región del Pacífico y África oriental; el tipo 2, en cepas aisladas de Etiopía, Malawi, Nepal, norte de India y Nueva Caledonia; el tipo 3 en cepas de Europa, norte de África y las Américas, y el tipo 4 en cepas de África occidental y el Caribe.
Además de la resistencia a los antimicrobianos, el estudio también proporciona información sobre la evolución y las tendencias geográficas. Algunos aislamientos de África oriental están estrechamente agrupados con cepas europeas medievales que datan del siglo XI, lo que respalda la hipótesis de que las antiguas rutas griegas y romanas que conectaban Europa, Oriente Medio, África y Asia contribuyeron a la diseminación de ese tipo de M. leprae.
"Conocer la población de cepas que circulan en un área en particular puede ayudar a comprender la epidemiología de la enfermedad. Por ejemplo, ¿qué tan rápido se propaga una cepa en particular en un área urbana? ¿Algunas cepas son más virulentas que otras? ¿Una vez surgida una cepa resistente a los medicamentos, eventualmente toma el control y reemplaza a otras cepas?", se pregunta Benjak.
Estas y otras preguntas similares, así como los cambios que experimenta la biología del patógeno con las mutaciones, es lo que su equipo seguirá investigando.
Para el genetista Marcelo Mira de la Facultad de Medicina de la Universidad Católica de Paraná, en Brasil, el estudio marca un gran paso: "Primero tenemos que desarrollar pruebas refinadas en el laboratorio, ya que las que tenemos hoy son muy limitadas, para un pequeño número de mutaciones. Hay M. leprae mucho más resistentes de lo que pensábamos”.
Muchos médicos todavía creen que la terapia multimedicamentosa cura a todos los pacientes, pero no es así, advierte.
> Enlace al estudio en Nature Communications