09/06/20
Fármacos para COVID-19 sin respaldo calan hondo en Latinoamérica

Por: Aleida Rueda
Enviar a un amigo
Los detalles proporcionados en esta página no serán usados para enviar correo electrónico no solicitado y no se venderán a terceros. Ver política de privacidad.
Aún sin un respaldo científico que garantice su eficacia para COVID-19, varios países de América Latina autorizaron, recomendaron e, incluso, compraron masivamente fármacos como la ivermectina, la hidroxicloroquina y la cloroquina, generando falsas esperanzas, problemas de automedicación, desabastecimiento y una fuerte presión para el personal médico que debe decidir si los prescribe o no.
Con más de un millón de contagiados y 60.000 muertes, la región enfrenta la pandemia con sistemas sanitarios precarizados, agencias de regulación deficientes y una población fuertemente acostumbrada a la automedicación.
A eso se suma que países como Perú y Bolivia ingresaron en sus guías nacionales contra COVID-19 la ivermectina, un fármaco utilizado en animales y personas con fines antiparasitarios. Su efectividad para detener la replicación del SARS-CoV-2 —virus causante de COVID-19— ha sido probada, hasta ahora, solo en un estudio in vitro y en algunos estudios observacionales cuestionados por varios especialistas.
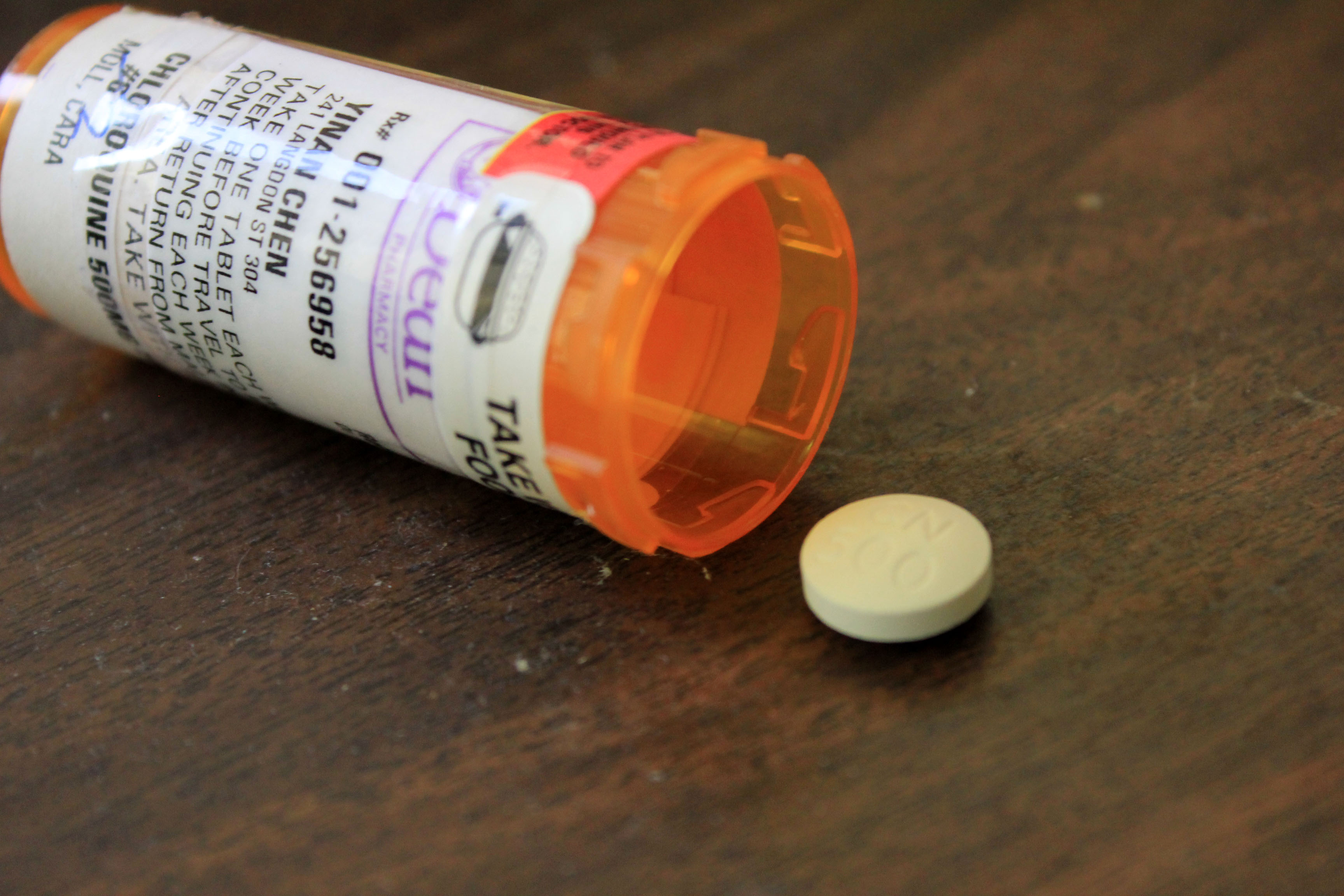
Otros fármacos como la hidroxicloroquina y la cloroquina, medicamentos con cerca de 80 años de estudios y uso contra la malaria y enfermedades autoinmunes como el lupus o la artritis reumatoide, fueron incluidos en los protocolos de tratamiento para COVID-19 en Brasil, Colombia, Ecuador, El Salvador, Perú y Paraguay, a pesar de que la evidencia, si bien todavía insuficiente, muestra una posible asociación con complicaciones cardiacas.
En todos los casos, los ministerios de Salud autorizan el uso de estos fármacos bajo supervisión médica y su venta solo a través de receta. Sin embargo, anuncios a través de redes sociales y ventas por internet muestran que estos medicamentos se comercializan libremente, sin regulación ni supervisión por parte de los gobiernos.
“Es un terrible error el que están cometiendo muchos gobiernos en la búsqueda de calmar a la población que reclama que se haga algo”, dice a SciDev.Net la epidemióloga, infectóloga y ex ministra de Salud de Perú, Patricia García.
“Pudo haber sido mucho más eficiente e inteligente que los gobiernos hubieran apoyado los ensayos clínicos correspondientes (…) antes de proponer dar masivamente un medicamento sin tener la evidencia necesaria”, dice la científica.
El problema del consumo indiscriminado se hace aún más difícil de controlar cuando gobernantes como Jair Bolsonaro (Brasil), Nayib Bukele (El Salvador) o Nicolás Maduro (Venezuela), siguiendo el ejemplo de Donald Trump (EEUU), promuevan públicamente el uso de hidroxicloroquina como medicamento profiláctico para prevenir la enfermedad.
Para varios médicos que recomiendan el uso de estos medicamentos en redes sociales y medios de comunicación, estos representan una posibilidad de salvar vidas y ofrecer esperanza a miles de personas en medio de la crisis. Para otros, estas decisiones revelan una falta de rigor científico y, sobre todo, la posibilidad de propiciar riesgos aún desconocidos para la población.
“Agobia y denota una falta de autoridad y liderazgo la toma de medidas apresuradas y desordenadas sin tener en cuenta el compromiso primordial de esta pandemia que es salvar el mayor número posible de vidas”, dice a SciDev.Net Daniel Simancas, especialista en salud pública y coordinador del Centro Cochrane en Ecuador.
Algunos líderes “no han perdido la oportunidad de iniciar campañas y cálculos electorales para posicionar su imagen de eficiencia (…) Políticamente es muy potente salir a mencionar que ya hay un tratamiento efectivo y que vamos a mejorar cuando en realidad es una cortina de humo para cubrir las verdaderas deficiencias de los sistemas sanitarios”, agrega Simancas.
“Es un terrible error el que están cometiendo muchos gobiernos en la búsqueda de calmar a la población que reclama que se haga algo”.
Patricia García, epidemióloga, infectóloga y ex ministra de Salud de Perú
El escándalo que no mermó el uso de la hidroxicloroquina en la región
En los últimos días, la evidencia de la hidroxicloroquina (HQN) y la cloroquina (QN) como posibles tratamientos para COVID-19 ha estado en el ojo de la tormenta.
En un artículo, publicado el 22 de mayo en la revista The Lancet, los investigadores Mandeep Mehra, Frank Ruschitzka, Sapan Desai y Amit N. Patel reportaron una asociación entre el fármaco y la disminución de la supervivencia en hospital, así como una mayor frecuencia de arritmias ventriculares.
El artículo fue lo suficientemente potente para que la Organización Mundial de la Salud (OMS) retirara, casi de manera inmediata, la hidroxicloroquina de Solidaridad, un ensayo clínico internacional en el que participan personas de 400 hospitales en 35 países (hasta el 3 de junio), que busca evaluar la eficacia de medicamentos para retrasar la progresión de la enfermedad o mejorar la supervivencia de los pacientes.
Sin embargo, en pocos días, el estudio publicado en The Lancet empezó a ser objeto de críticas por parte de especialistas de distintas partes del mundo que cuestionaban, por un lado, la consistencia de los datos y, por otro, la confiabilidad de Surgisphere, la empresa encargada de proveerlos, cuyo origen y co-fundador, el mismo Sapan Desai, uno de los autores del artículo, habían levantado gran escepticismo.
Finalmente, el 5 de junio la revista publicó la retractación del artículo debido a que tres de sus autores, Mehra, Ruschitzka y Patel, no pudieron comprobar la fiabilidad de los datos que aportó Surgispehre. Con la caída de esa evidencia, la OMS reincorporó la hidroxicloroquina a Solidaridad y pidió disculpas a la opinión pública por la confusión.
Pero mientras que la comunidad científica global atestigua el escándalo y la ausencia de evidencia tanto para afirmar como para desechar la eficacia del fármaco, y países como Francia e Italia la retiran de sus protocolos, en América Latina la hidroxicloroquina sigue siendo ampliamente utilizada.
En Brasil, Colombia, Paraguay y Perú, el fármaco sigue formando parte de sus guías nacionales de tratamiento para COVID-19, y aunque otros países como El Salvador y Ecuador lo retiraron después de la decisión de la OMS, médicos y gobernantes continúan promoviendo su uso.
“Tómelo; esto le va a prevenir. Tal vez no la enfermedad, no le va a prevenir como si fuera una barrera. Pero tal vez cuando le dé, le va a dar más suave, hay una gran probabilidad. Y la probabilidad de que esto le haga daño es muy baja”, afirmó el presidente salvadoreño, Nayib Bukele, en conferencia de prensa del 27 de mayo, mientras mostraba su frasco de HQN para su uso personal.

“Sabemos que no tiene evidencia científica, pero hay muchos informes de médicos sobre personas con comorbilidad que tomaron hidroxicloroquina al comienzo (de padecer COVID) ¡y están vivas!”, dijo Jair Bolsonaro en una transmisión en vivo a través de su cuenta de Facebook el 22 de mayo.
Las declaraciones han venido acompañadas de compras masivas del fármaco. El ministro de Salud Pública de Paraguay, Julio Mazzoleni, anunció desde el 23 de marzo que se haría una compra de 165.000 unidades del fármaco “para tratamiento de COVID-19”; el 27 de mayo, Bukele anunció que había asegurado una compra de 575.000 dólares del medicamento.
El embajador boliviano de Ciencia y Tecnología, Mohammed Mostajo Radjin, anunció a través de su cuenta de Twitter el 11 de abril que su país estaba por adquirir “la materia prima de medicamentos para combatir COVID19, incluyendo 200 kg de hidroxicloroquina”, suficientes para producir un millón de dosis. Mientras que en Brasil, por disposición de Bolsonaro, el Laboratorio Químico Farmacéutico del Ejército (LQFEx) pasó de una producción media de 250.000 píldoras cada dos años a 1 millón de píldoras por semana.
Frente a la promoción masiva del fármaco, algunos científicos intentan alzar la voz para frenar el uso descontrolado de estos medicamentos. “En el caso de la hidroxicloroquina, no hay beneficios sino solo demostración de riesgos. Así que el riesgo supera el beneficio”, dice a SciDev.Net Natalia Pasternak, investigadora de la Universidad de São Paulo (USP) y presidenta del Instituto Questão de Ciência.
Las entidades médicas brasileñas también se han pronunciado en contra, entre ellas la Sociedad Brasileña de Infectología y la Sociedad Brasileña de Inmunología. En una nota conjunta, la Academia Nacional de Medicina (AMN) de Brasil y la Academia Brasileña de Ciencias (ABC) advirtieron que “el uso indiscriminado de QC y HCQ, en la actualidad, no está respaldado por sólidos hallazgos científicos y se publica en las mejores revistas científicas del mundo”.
Sus intentos, sin embargo, se enfrentan con amplios sectores de la población cada vez más convencidos de que estos fármacos representan la cura para este nuevo virus, una convicción que se alimenta de anécdotas y recomendaciones compartidas ampliamente en redes sociales.
“En tiempos urgentes es necesario trabajar con agilidad y tratar de soluciones rápidamente. Es posible que haya que saltarse un paso, pero lo que no se puede hacer es saltarse todos los pasos (…) Hay que mantener el rigor científico en momentos de urgencia”.
Carlos Chaccour, médico venezolano residente en la Universidad de Navarra, España
Ivermectina, más experiencia que evidencia
Sobre la ivermectina, las pruebas de sus posibles beneficios aparecieron el 3 de abril en un artículo de investigadores de la Universidad de Monash en Australia, quienes tras incubar el SARS-CoV-2 en un cultivo celular y agregar 5 micromol de ivermectina (una dosis muy superior a la concentración máxima que se alcanza en el cuerpo humano), reportaron una disminución en la replicación del virus en menos de 48 horas.
Carlos Chaccour, médico venezolano residente en la Universidad de Navarra, España, quien dirige actualmente uno de los seis estudios clínicos registrados para evaluar ivermectina reconoce que si bien el fármaco no “será la bala de plata que va a acabar con COVID-19” sí hay razones técnicas para pensar que el medicamento puede tener potencial biológico contra el coronavirus y para justificar ensayos clínicos que lo evalúen.
Pero, de acuerdo con él, eso debe hacerse antes de incluir el fármaco en los protocolos de los países. “En tiempos urgentes es necesario trabajar con agilidad y tratar de soluciones rápidamente. Es posible que haya que saltarse un paso, pero lo que no se puede hacer es saltarse todos los pasos (…) Hay que mantener el rigor científico en momentos de urgencia”, dice a SciDev.Net.
Él mismo ha vivido críticas por parte de usuarios de redes sociales que defienden el uso de la ivermectina. “Muy buen investigador, pero a él no se le mueren pacientes”, dice una usuaria. “No tenemos tiempo para investigaciones, muchas vidas se están perdiendo”, dice otro.
Para justificar la inclusión de la ivermectina como parte de su guía terapéutica nacional, Perú y Bolivia se basaron en reportes anecdóticos de médicos en Lima y República Dominicana que atestiguaron una evidente mejoría en pacientes con COVID-19 después de que se les administró el fármaco.
La peruana Patricia García cuestiona esos testimonios “Hay mucha gente que dice en las redes sociales: ‘Yo tomé ivermectina y me sané’. ‘Yo tengo 83 pacientes a los que les di ivermectina y se han ido bien’. Sí, pero estamos viendo montones de pacientes que están llegando mal, que finalmente mueren y que también cuentan que tomaron ivermectina”, afirma.
Simancas coincide en que en esas experiencias no se dice nada de los muertos y dado que no hay ensayos clínicos que comparen la eficacia y la seguridad del fármaco entre un grupo que lo tome y otro que no, es imposible determinar si esa gente se curó por la ivermectina o si iba a curarse de cualquier modo, como sucede con la mayoría de los casos leves.
Los especialistas señalan que uno de los problemas que ha revelado la pandemia en América Latina es la gran cantidad de médicos que se basan en la medicina anecdótica más que en la evidencia.
“Entiendo la presión que tenemos todos, pero también creo que la racionalidad debería imponerse”, dice la exministra.
Además de los reportes anecdóticos, tanto Perú como Bolivia tomaron como evidencia un estudio observacional, publicado en internet desde el 6 de abril sin revisión por pares, que tras estudiar a 1.408 personas (704 recibieron ivermectina y otros 704 no), asociaba el uso de ivermectina con una menor mortalidad y menos días de hospitalización.
De nuevo, la crítica se volcó al manuscrito por la falta de confiabilidad de sus datos. Los cuestionamientos aumentaron cuando salió a la luz que sus autores eran los mismos que el artículo de The Lancet y los datos eran también de la empresa Surgispehere. Desde el día de la retractación de The Lancet, el manuscrito sobre ivermectina desapareció de la red.
Para Carlos Chaccour, el hecho de que el cuestionado estudio hubiera estado tantos días en línea provocó que muchas personas, e incluso, los gobiernos de Perú y Bolivia, lo tomaran como evidencia válida propiciando que miles de personas confiaran en la ivermectina como tratamiento. “O lo quitas o lo publicas, pero tener una cosa que está a medio camino entre publicar y no publicar y que está dictando políticas públicas es dañino”, dice.
“Entiendo la presión que tenemos todos, pero también creo que la racionalidad debería imponerse”.
Patricia García, epidemióloga, infectóloga y ex ministra de Salud de Perú
Los riesgos particulares de la región
Aunque los ministerios de Salud de los países que incluyeron hidroxicloroquina, cloroquina o ivermectina en sus protocolos aclaran que deben usarse únicamente bajo prescripción médica y consentimiento informado de los pacientes, no han podido evitar que la gente se automedique.
No hay cifras sobre automedicación en la región, pero hay muestras de un mercado negro que opera a través de redes sociales y plataformas de venta en línea. La prensa peruana reportó hace unos días la incautación de 20.000 frascos de ivermectina veterinaria que se comercializarían en el mercado negro para tratar COVID-19.
En el mismo país, después de que un médico dijera por en radio cuál era la receta para COVID-19, “la gente salió a buscar medicamentos a las farmacias, se acabó la warfarina (anticoagulante), la prednisona (esteroide) y la ivermectina. Y ahora todo el mundo quiere conseguirla por donde sea”, dice Patricia García.
De acuerdo con ella, la gente está tomando dosis superiores a las recomendadas, lo que puede provocar náuseas o vómitos severos o problemas de neurotoxicidad; también usan la ivermectina en la piel o de forma subcutánea, causando quemaduras o infecciones de los tejidos blandos; e incluso están usando el fármaco para uso veterinario, que no tiene el mismo control de calidad que la diseñada para humanos.
“Estamos viendo que la gente llega al hospital muy enferma y cuando le preguntamos qué tomó, contestan ivermectina, hidroxicloroquina, tomó todo. Y además tiene COVID-19 y está mal. Entonces no se sabe si empeoró por la enfermedad, por lo que tomó o por cómo lo tomó. Ahorita tenemos un tremendo lío para poder diferenciar esas cosas”, explica García.
Hay, además, otro tipo de riesgos de los que solo se tienen algunas pistas. Un comentario publicado en la revista Nature Reviews Immunology señala que las alteraciones del microbioma intestinal inducidas por los helmintos (lombrices intestinales) tienen efectos inmunomoduladores sistémicos, por lo cual aplicar un antiparasitario como la ivermectina podría modificar la forma en la que el sistema inmune respondería al coronavirus.
“Si la población se desparasita de forma masiva, si cambiamos la respuesta inmune en zonas donde hay una alta prevalencia de parásitos intestinales como Perú y Bolivia, no sabemos qué puede significar para la enfermedad. No está claro, es una duda. Y entonces deberíamos ser más cautelosos para dictar políticas públicas con esa duda en el aire”, explica Chaccour.
En el caso de la hidroxicloroquina, el médico ecuatoriano Daniel Simancas considera que una razón que hizo que la región de Guayas haya tenido un exceso de mortalidad de más de 400 por ciento pudo ser el uso automedicado de hidroxicloroquina y cloroquina.
La hipótesis es que estos fármacos, al ser cardiotóxicos, pudieron haber provocado arritmias cardiacas e incrementar el riesgo de morir en pacientes que, sin saber si tenían algún padecimiento cardiaco, decidieron tomar esta medicina. No obstante, reconoce que será difícil verificar esta hipótesis dado que hubo miles de muertos que se enterraron sin confirmar si tenían COVID-19 o si habían usado ese tipo de drogas.
Un viejo conocido: los deficientes sistemas sanitarios
Para varios especialistas, la autorización y compras masivas de fármacos que aún no tienen eficacia comprobada para COVID-19 tiene que ver con una decisión política que busca ocultar un problema conocido: las deficiencias de los sistemas de salud y las agencias reguladoras de la región.
Patricia García considera que el hecho de que la población piense que el Estado no hace nada podría derivar en temores de que pueda levantarse o movilizarse. “En momento de crisis esas cosas pueden pasar. ¿Cómo calmas a la gente? Dándoles medicamento. Lo entiendo, en cierta forma. Es una medida política asociada con el apoyo de grupos de expertos clínicos que están acostumbrados a la polifarmacia”.
Otro desafío está en la imposibilidad de las mismas instancias reguladoras de asegurarse de que todas las farmacias sigan la norma. En México, por ejemplo, hay una regulación de la Comisión Federal para la Protección de Riesgos Sanitarios (COFEPRIS) para que las personas que quieran HQN presenten su receta médica para comprarla.
“Estamos viendo que la gente llega al hospital muy enferma y cuando le preguntamos qué tomó, contestan ivermectina, hidroxicloroquina, tomó todo. Y además tiene COVID-19 y está mal. Entonces no se sabe si empeoró por la enfermedad, por lo que tomó o por cómo lo tomó. Ahorita tenemos un tremendo lío para poder diferenciar esas cosas”
Patricia García, epidemióloga, infectóloga y ex ministra de Salud de Perú
Pero para el infectólogo mexicano Uri Torruco, en el escenario de pandemia la regulación no es suficiente. “¿Cómo la vamos a hacer valer si es una cantidad inmensa de gente haciendo las cosas mal? ¿Vas a andar vigilando a todas las farmacias, vas a tener a un policía afuera de las farmacias? Es muy difícil”.
De acuerdo con Simancas, en Ecuador se suma la falta de instituciones independientes que evalúen las reacciones adversas de los fármacos y regulen los ensayos clínicos. Lo que hay “son brazos dependientes del Sistema Nacional de Salud. Entonces, cambia el gobierno de turno y es capaz de destruir un sistema de transformación de los sistemas de salud. Necesitamos que las políticas de salud macro dependan de una política de Estado y no de una política de gobierno”, afirma.
Frente a sistemas sanitarios deficientes, la responsabilidad de la administración de estos fármacos está cayendo sobre los médicos. “Si el médico tratante considera su uso, se debe llegar a consenso al interior de la institución tratante y armonizarse con las recomendaciones de sociedades científicas nacionales”, anunció en un comunicado el Ministerio de Salud de Colombia, cuando aprobó la HQN y la QN, el 4 de abril.
En el protocolo que publicó el 20 de mayo, el Ministerio de Salud brasileño por el que se autoriza el uso de hidroxicloroquina en todos los casos de COVID-19, incluidos los leves, también enfatiza que se usará “si así lo decide el médico tratante”.
Daniel Simancas critica esta decisión. “Dejarle al criterio médico la administración de estos fármacos podría ser muy peligroso. Por su vocación, por su espíritu de solidaridad, los médicos siempre van a querer administrar algún fármaco, hacer algo, no quedarse con los brazos cruzados”, dice.


Uri Torruco, de México, opina que, además, hay que tomar en cuenta que muchos médicos no tienen una formación adecuada en medicina basada en evidencias. “No todos los médicos saben cómo leer los artículos y sacar esa información, mucho menos un médico en su consultorio haciendo doble turno, atendiendo a los niños, teniendo teleconsulta. Es una locura”.
La situación enfrenta a los médicos con una mezcla de presiones, por un lado, por la presión individual de querer salvar vidas, por otra parte, las instituciones y colegas que ya lo prescriben y, por otro, los pacientes que exigen el fármaco aún sin que haya evidencia de que funciona. Si se suma a ello un gobierno que autoriza su uso y lo pone a disposición de la gente en clínicas y farmacias, hay pocas posibilidades de que se genere una exigencia social para que se pruebe su eficacia.
“El problema en nuestros países es una mezcla que tiene que ver con automedicación, deficiencia en el entrenamiento de nuestros profesionales de la salud, en medicina basada en evidencia; poco reconocimiento a la investigación clínica y en salud pública; y poca inversión en investigación. A mí, eso me ha causado muchísima frustración”, reconoce Patricia García.
Ella, junto con varios grupos que insisten en la necesidad de que haya ensayos clínicos nacionales para probar la eficacia y seguridad de los fármacos, están en busca del financiamiento para llevarlos a cabo.
“Estoy tratando de llevar mi frustración hacia el esfuerzo de consolidar algún tipo de ensayo. Finalmente, si (la ivermectina) prueba que es efectiva diré ‘qué bueno’. Pero si probamos que no es efectiva, ojalá que podamos enseñar esos datos y que no sea demasiado tarde”.
*Con reporteo adicional de Washington Castilhos.
Más sobre Empresa


Contenido patrocinado de SciDev.Net
Q&A: Al ritmo del desarrollo científico actual y no del sector público
07/03/24












