Envoyer à un ami
Les coordonnées que vous indiquez sur cette page ne seront pas utilisées pour vous envoyer des emails non- sollicités et ne seront pas vendues à un tiers. Voir politique de confidentialité.
Selon Hajo Grundmann, il faut des systèmes internationaux de surveillance pour freiner la résistance aux antibiotiques.
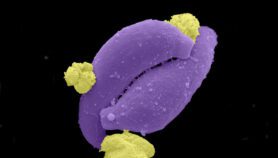
Depuis plus d’une décennie, les experts en santé publique préviennent que ‘l‘ère post antibiotiques’ approche rapidement puisque la propagation de la résistance aux antibiotiques implique que l’efficacité d’un traitement par les antibiotiques va s’estomper – et la situation se détériore à une vitesse sans cesse croissante.
En dépit de la gravité de la menace, la résistance n’est toujours pas prise suffisamment au sérieux par beaucoup d’acteurs du secteur de la santé. La surveillance est nécessaire au suivi de la propagation de la résistance, et par conséquent, la compréhension de la gravité du problème, en vue de fournir les données cruciales pour l’élaboration des stratégies de lutte.
L’élément moteur
La hausse rapide de la consommation des antibiotiques est le principal élément moteur qui sous-tend l’émergence et la propagation des agents pathogènes résistants aux antibiotiques. Cette tendance reflète la médicalisation croissante des sociétés à travers le monde, les agents pathogènes microbiens étant la cause des maladies infectieuses.
Pour le patient, les antibiotiques offrent la promesse d’un rétablissement. Cette promesse – couplée à la facilité de leur usage, les délais habituellement courts de traitement, et, dans la plupart des régions du monde, leur accessibilité sans l’ordonnance d’un médecin – induisent une demande qui est de plus en plus satisfaite par une offre croissante de médicaments génériques produits par les économies émergentes.
La même escalade dans la consommation d’antibiotiques a été notée dans le secteur de la santé animale, suscitant des inquiétudes quant à la transmission de la résistance aux antibiotiques à travers la chaîne alimentaire. Les centaines de tonnes d’antibiotiques utilisés chaque année traversent les populations de microbes du monde qui colonisent et infectent les êtres humains et les fermes animales, induisant une accélération de l’évolution et de la propagation des agents pathogènes résistants aux médicaments.
Les contacts interpersonnels
Dans les pays développés, jusqu’à présent, la résistance a été relevée principalement chez les agents pathogènes qui peuvent être transmis sans causer de maladie. On peut les porter pendant longtemps et ils ne causent des infections que s’ils entrent en contact avec des parties du corps qui ne sont pas normalement colonisées par les bactéries – c’est-à-dire introduits à travers des interventions médicales, ou chez des enfants ou les personnes dont les systèmes immunitaires sont inefficaces.
Par conséquent, les problèmes avec les organismes offrant une bonne résistance sont rencontrés principalement dans les structures hospitalières et les centres de soins infirmiers où les malades sont traités pour des conditions chroniques et aigues.
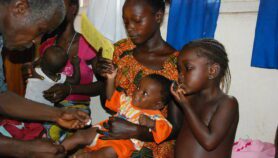
A l’inverse, dans les pays en développement, la résistance aux antibiotiques se produit souvent chez les microorganismes transmis dans la société à travers les contacts interpersonnels, les aliments contaminés, l’eau non potable ou par des insectes; la résistance peut avoir pour effet que les personnes infectées par ces microbes ne réagissent pas aux médicaments conventionnels, et si d’autres options de traitement ne sont pas disponibles, elles doivent compter uniquement sur leurs systèmes immunitaires pour vaincre la maladie.
Les catastrophes imprévisibles
L’autre ensemble de menaces qui facilitent la propagation des agents pathogènes découle des catastrophes imprévisibles qui perturbent les activités humaines et entraînent la surpopulation, les migrations de masse, la famine et la fourniture d’eau non potable. Les conflits civils ou entre Etats, la destruction de l’environnement et le changement climatique peuvent créer des conditions qui favorisent la propagation des maladies et faciliter l’émergence de la résistance aux antibiotiques.
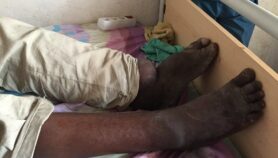
Une pandémie de la grippe aurait des conséquences tout aussi fâcheuses. Vu les difficultés auxquelles les hôpitaux font face dans la résolution du problème de la résistance aux antibiotiques, une pandémie de grippe serait probablement suivie d’une épidémie secondaire d’hyperinfections bactériennes, surtout le SARM (staphylocoque doré résistant à la méthicilline), contracté lors du séjour dans des hôpitaux surpeuplés qui se battent pour préserver leurs mesures standard de prévention des infections. La vraisemblance d’un tel scénario s’est vérifiée au lendemain du tsunami qui a frappé l’océan indien en décembre 2004 quand plusieurs touristes blessés ont été évacués dans les hôpitaux européens, après avoir été infectés par souches hyperrésistantes de bactéries du genre Acinetobacter contractées pendant leur séjour dans les hôpitaux d’urgence.
Des tendances remarquables
Selon les estimations de l’OMS, l’effet des maladies transmissibles sur la santé publique mondiale va diminuer constamment au cours des 25 prochaines années. Mais ces projections sont fondées principalement sur les estimations de l’évolution économique, sociale et démographique, et leur corrélation historique avec les taux de mortalité. Ces prévisions sont des extrapolations des progrès enregistrés au cours des 50 dernières années, principalement grâce aux interventions pharmaceutiques. Mais ces prévisions ne tiennent pas compte de l’une des tendances les plus remarquables relevées au cours des dernières années – la baisse de l’efficacité des antibiotiques.
Les estimations de la santé publique mondiale constituent l’un des outils les plus importants dont disposent les décideurs pour les questions de santé nationale ou de santé mondiale. Mais les prévisions actuelles sous-estiment le rôle potentiel de la résistance aux antibiotiques dans l’émergence et la résurgence des maladies infectieuses au cours des prochaines décennies.
En général, les sous-estimations sont dues au manque de données qui complique toute généralisation quant à l’impact de la résistance aux antibiotiques sur les résultats du traitement, la santé mondiale et le coût de la vie.
Il serait donc justifié et opportun de promouvoir la mise en oeuvre de systèmes internationaux de surveillance dédiés à la résistance aux antibiotiques. Ce qui peut être réalisé à travers la mise en réseau des initiatives nationales et internationales existantes et au travers d’accords sur la collecte et l’échange de données.
L’Organisation panaméricaine de la santé, qui soutient avec réussite la surveillance nationale dans tous les pays d’Amérique latine en fournissant le contrôle de qualité et les normes de diagnostic, a prouvé que cet objectif est réalisable dans les pays à faible revenu et les pays à revenu intermédiaire.
Un programme international d’échange de données de surveillance tel que celui financé actuellement par le Centre européen de contrôle et de prévention des maladies (ECDC) serait l’objectif ultime – et assurément une tâche formidable – pour l’OMS.
Hajo Grundmann
Hajo Grundmann est chef de projet du Système européen de surveillance de la résistance antimicrobienne (EARSS) à l’Institut national pour la Santé publique et l’Environnement (RIVM) aux Pays-Bas.