Par: Stephanie Achieng’
Envoyer à un ami
Les coordonnées que vous indiquez sur cette page ne seront pas utilisées pour vous envoyer des emails non- sollicités et ne seront pas vendues à un tiers. Voir politique de confidentialité.
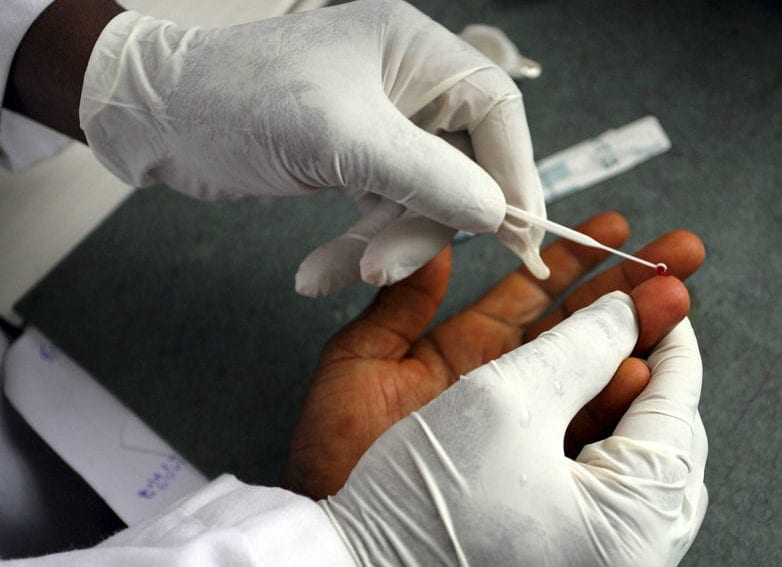
[NAIROBI] Selon une nouvelle étude, les tests de diagnostic rapide du paludisme (TDR) pourraient améliorer l'utilisation des antipaludéens en Afrique, mais peuvent entraîner des conséquences négatives telles que la surexploitation des antibiotiques.
Un changement de politique de l'OMS en 2010 selon lequel les cas de paludisme devraient être confirmés avant le traitement, a conduit à une utilisation accrue des TDR à grande échelle, selon des chercheurs de pays comme l'Afghanistan, le Ghana, le Nigéria, la Suède, la Tanzanie, l'Ouganda et le Royaume-Uni.
Après analyse de plus de 500.000 visites de patients dans cinq pays africains – le Cameroun, le Ghana, le Nigeria, la Tanzanie et l'Ouganda – et en Afghanistan, les chercheurs ont constaté que même les patients qui n'avaient pas été confirmés par des TDR comme malades recevaient des thérapies combinées à base d'artémisinine (ACT) et ceux qui souffraient du paludisme ont été privés d'ACT.
“Ces résultats appellent au renforcement des systèmes de santé dans les zones endémiques du paludisme, en particulier la capacité diagnostique et la formation des agents de santé”
Simon Kariuki
Kenya Medical Research Institute
"La prescription n'a pas toujours respecté les résultats des tests de paludisme", explique l'étude, publiée dans la revue American Journal of Tropical Medicine and Hygiene (7 août). "Dans plusieurs contextes, des traitements ACT ont été prescrits à plus de 30% des patients testés négatifs ou à moins de 80% des patients testés positifs. Un antipaludique ou un antibiotique a été prescrit à plus de 75% des patients dans la plupart des établissements".
Selon Heidi Hopkins, co-auteur de l'étude et professeur associé de paludisme et de diagnostic à la London School of Hygiene and Tropical Medicine, basée au Royaume-Uni, les résultats des tests négatifs pour le paludisme ont entraîné un changement important dans les prescriptions d'antibiotiques, remplaçant un problème potentiel de surutilisation des médicaments contre le paludisme par une utilisation excessive d'antibiotiques.
Les chercheurs ont analysé les données harmonisées de dix études du Consortium ACT menées entre 2007 et 2013.
"À notre connaissance, c'est l'analyse la plus exhaustive et la plus complète qui compare directement les pratiques de traitement dans des contextes avec et sans TDR", déclare Heidi Hopkins à SciDev.Net.
Alors que les TDR aident les professionnels de la santé à diagnostiquer le paludisme, il n'existe toujours pas de diagnostics précis pour d'autres maladies courantes qui causent de la fièvre, ce qui signifie que lorsqu'un test de paludisme est négatif, les professionnels de la santé ne sont pas sûrs de ce qu'il faut faire, explique Heidi Hopkins.
L'utilisation inutile d'antipaludiques et d'antibiotiques entraîne une résistance au paludisme et il est nécessaire de veiller à ce que les avantages de l'introduction de TDR ne soient pas obtenus au prix de l'augmentation de l'utilisation d'antibiotiques, selon Heidi Hopkins.
Simon Kariuki, chercheur responsable de la branche paludisme à l'Institut de Recherche médicale du Kenya, affirme pour sa part que les résultats ne sont pas totalement inattendus, étant donné que l'introduction de TDR était destinée à freiner l'usage indiscriminé d'antipaludiques et à assurer une utilisation appropriée des médicaments.
Simon Kariuki ajoute que l'augmentation des prescriptions d'antibiotiques est une conclusion intéressante et significative, mais pas totalement inattendue : "C'est parce que de nombreux pays d'Afrique subsaharienne n'ont pas la capacité du laboratoire d'enquêter sur d'autres causes de fièvre chez ceux qui sont négatifs au TDR, une situation qui pourrait être due à une infection virale ou bactérienne".
Les résultats exigent un besoin urgent de renforcer les capacités de diagnostic dans les zones endémiques du paludisme lorsque les TDR sont introduits, ajoute-t-il.
En ce qui concerne ceux qui sont testés positifs, mais qui ne sont pas traités avec un antipaludique ou ceux qui sont testés négatifs mais sont traités avec des antipaludiques, Simon Kariuki estime qu'il s'agit d'un problème complexe impliquant des cadres et la formation des agents de santé, les perceptions des patients et le manque de disponibilité d'antipaludiques en certaines occasions.
"Ces résultats appellent au renforcement des systèmes de santé dans les zones endémiques du paludisme, en particulier la capacité diagnostique et la formation des agents de santé à tous les niveaux", a-t-il déclaré à SciDev.Net.
Cet article été rédigé par le desk Afrique anglophone de SciDev.Net.
Références
Katia J. Bruxvoort et autres – L'impact de l'introduction de tests de diagnostic rapide du paludisme sur la gestion des cas de fièvre : une synthèse de dix études du Consortium ACT (American Journal of Tropical Medicine and Hygiene, 7 août 2017).